A koronaciszták az állcsont jóindulatú fogak által okozott cisztái, amelyek általában földalatti koronákkal vagy számfeletti fogakkal társulnak. A ciszta a korona egészét vagy egy részét körülveszi. Az odontogén ciszták között (a periapikális ciszták után) ez a 2. leggyakoribb szájüregi ciszta. Itt ismerkedjünk meg az állcsont ciszta ilyen típusával a SignsSymptomsList segítségével; valamint annak okait, tüneteit és kezelését!
tartalom
1. Mi az a koronaciszta?
Először is, hogy megértsük a korona ciszta . Tudnunk kell, mi az a ciszta?
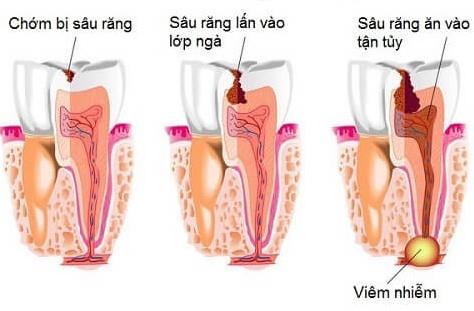
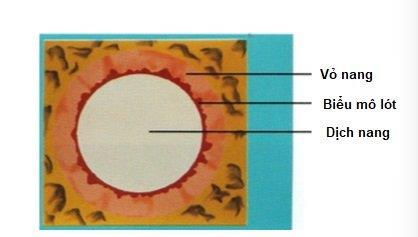
A ciszta egy kóros üreg, amelyet hám borít, és folyékony vagy viszkózus anyagot tartalmaz. A ciszta alapvető szerkezete 3 részből áll:
- (1) Központi sinus (ciszta lumen): sejttörmeléket, keratint vagy nyálkát tartalmaz a degeneráló vagy szekretáló follikuláris sejtekből.
- (2) Hüvelyhám: A hám típusonként változik, lehet laphám vagy nem keratinizált, pszeudosztratifikált oszlopos, oszlopos vagy kocka alakú.
- (3) Kapszulahéj: A ciszta fala fibroblasztokat és vérereket tartalmazó rostos kötőszövetből áll.

Follikuláris szerkezet
A ciszták különböző méretűek, a mikroszkopikustól a nagyon nagyig, és bárhol jelen vannak a testben; csont és lágyszövet egyaránt. A legtöbb ciszta jóindulatú, de néhány ciszta rákmegelőző vagy rákos lehet. A ciszták általában jól meghatározottak és elkülönülnek a közeli szövetektől. Ha a ciszta megtelik gennyel, vagy a ciszta megfertőződik, tályog képződik.
Follikulogenezis mechanizmusai : A ciszták kialakulásának és növekedésének többféle mechanizmusa:
- Hámburjánzás
- A folyadék hidrosztatikus nyomása a cisztában
- Csontvesztés
Az állkapocsban lévő fogászati ciszták epiteliális eredetű ciszták, amelyek részt vesznek a fogképzésben:
- Malassez maradék hám: Gyökérciszták, ciszták léteznek.
- Zománcképző hám: koronaciszta, fogzási ciszta, paradentális ciszta.
- A foglapok maradék hámja (Epithelia of serres): dentinszarv-ciszták, periradicularis ciszták, felnőttkori ínyciszták, újszülöttkori ínyciszták, odontogén ciszták.
2. A korona ciszta kialakulásának okai
Az ok a fogak képződésének és fejlődésének zavara lehet. A ciszták a zománcszerv külső és belső hámja, illetve a zománchám és az újonnan kialakult zománcfelszín közötti cisztás degeneráció következtében alakulnak ki. A ciszta a zománc létrehozása után egy föld alatti koronát vesz körül, amely a zománc-cement találkozásnál a foghoz tapad. A nem keratinizált rétegzett laphám körvonalazza a cisztát.
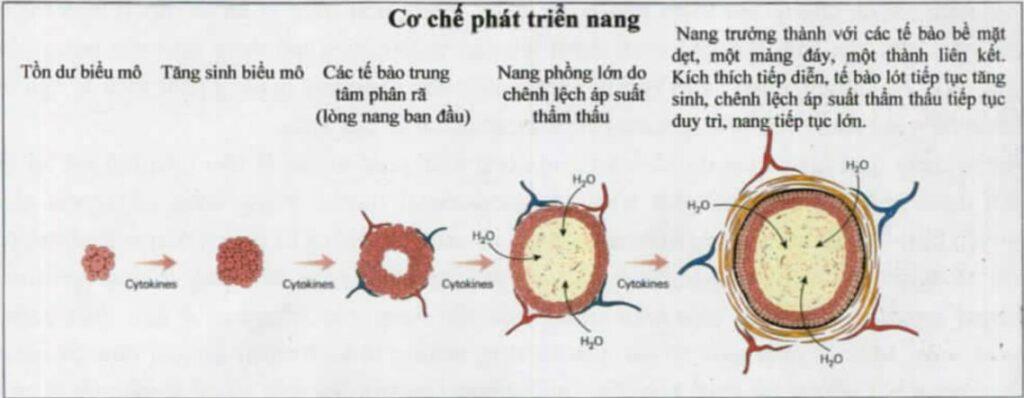
Tüszőfejlődési mechanizmus
A korona ciszták típusai:
- Intrafollikuláris forma: magának a zománchámnak a rendellenességei vagy a zománcfelszín folyadékfelhalmozódást okozó rendellenességei miatt.
- Extrafollikuláris forma: Más sejtvonalak jelenléte és növekedése a degeneráló zománchámban, mint például az élesztő sejtközi, keratinizált epitélium...
Ezen túlmenően gyulladásos faktor is lehet: a feltételezések szerint az elsődleges fogak csúcsán lévő gyulladásos gócok serkenthetik az alatta lévő maradandó fogcsírát körülvevő koronaciszták kialakulását.
3. A koronaciszták epidemiológiája
A koronaciszták a második leggyakoribb fogászati ciszták a periapikális ciszták után; és a leggyakoribb fognövekedési ciszta. Általában 20 és 50 éves kor között jelennek meg. Gyermekkorban ritkán fordul elő, mert szinte gyakori a 8-as és 3-as fogaknál. Férfiaknál kétszer magasabb, mint nőknél, alsó állkapocsnál nagyobb, mint felső állkapocsnál.
Az esetek több mint 75%-a a mandibulában van, és a leggyakrabban érintett fogak a következők:
- Harmadik alsó őrlőfog (leggyakoribb)
- Felső harmadik nagyőrlőfog (a második leggyakoribb)
- Felső szemfogak
- Mandibularis második premoláris
4. Klinikai megnyilvánulások
Leggyakrabban a 8-as és a 3-as fogban klinikailag egy maradandó fog hiányzik.
Ha a ciszták kis méretűek, általában nincsenek klinikai megnyilvánulások; Véletlenül fedezték fel a páciens röntgenfelvételekor, mert: nem esnek ki az elsődleges fogak, hiányoznak a maradandó fogak, a szomszédos fogak forognak, dőlnek, vagy egyéb kezelési igények elvégzésekor, mint pl. protetika, fogszabályozás.
Azonban növekedhetnek és tapintható tömegeket alkothatnak; fájdalom nélkül okoznak csontduzzanatot, arcdeformációt. Ezen túlmenően, ahogy nőnek, csontpusztulást okozhatnak; mozgatni, mozgatni a szomszédos fogakat. A megfelelő elsődleges fogak az ívben maradhatnak. A mandibula csontjában lévő coronalis ciszták esetén az alsó ajkak az alsó fogcsatornába nyomódó nagy ciszta által elzsibbadhatnak. A csontos dudor feletti nyálkahártya teljesen normális volt. Abban az esetben, ha a nagyméretű ciszta erős csontduzzanatot okoz, rágás közben a nyálkahártya kifekélyesedhet.
A felülfertőzött ciszták egyes esetei visszatérő fej- és nyaki fertőzésként vagy mély nyaki tályogként jelentkeznek; a csontdudor fájdalmas duzzanata.
A koronaciszták általában magányosak. Azonban számos cisztát találtak olyan szindrómákkal, mint például:
- Mukopoliszacharidózisok
- Bazális sejt nevus szindróma
5. A korona ciszta röntgenfelvétele
A koronacisztákat általában panorámafilmeken azonosítják. Csak egy panorámafilm képes diagnosztizálni a betegséget. A CT és az MRI további információkkal szolgálhat, és segít megkülönböztetni ezt az állapotot a mandibula és a mandibula egyéb cisztás elváltozásaitól.
Korai életkorban nehéz megkülönböztetni a fogcisztát a normál granulomától vagy tályogtól. A ciszta egyik definíciója az, ha a periradicularis radiolucens tér nagyobb, mint 2,5-3,0 mm a röntgenfelvételeken.
5.1. Panoráma röntgen (OPG)
Az elváltozás egy jól körülhatárolható, kerek, radiolucens üregben nyilvánul meg, amely egy föld alatti koronát vesz körül. A méret változó, a normál cisztánál valamivel nagyobbtól a nagyon nagyig; úgy tűnik, hogy az állcsont nagy részét kiürítette. A fog gyökere általában a tüszőn kívül található. Előfordulhat a szomszédos fogak kopása vagy gyökérvesztése is.
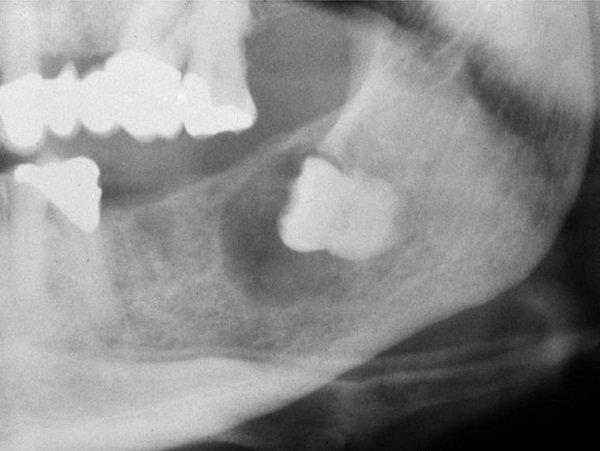
A fogászati ciszták röntgenfelvétele
5.2. CT
A CT-képalkotás segít jobban felmérni az érintett fogat és a cisztában lévő tartalom természetét. Néha a felső állkapocs elváltozásai jobban benyúlhatnak az orrmelléküregekbe vagy az orrüregbe.
5.3. MRI
Az MRI fő szerepe az, hogy segítse megkülönböztetni ezeket az elváltozásokat az állkapocs egyéb cisztás elváltozásaitól, ha a megjelenés atipikus.
- T1: alacsony jel, hasonló a vízhez/CSF-hez
- T2: magas jel, hasonló a vízhez/CSF-hez
- T1 C + (Gd): nincs szilárd alkatrész, kivéve a vékony peremperem lehetőségét
6. Koronális ciszták szövődményei
Még ha a ciszta kicsi, és nem okoz tüneteket, fontos, hogy elkerülje a szövődményeket az eltávolításához. A kezeletlen ciszta végül a következőket okozhatja:
- fertőzés
- Fogvesztés
- Kóros állkapocstörés: ha elég nagy
- Ritkán a koronaciszták zománccisztákká fejlődhetnek
- Có khả năng phát triển ung thư biểu mô tế bào vảy trong trường hợp nhiễm trùng mãn tính
7. Chẩn đoán phân biệt
Khi còn nhỏ, rất khó để phân biệt một nang thân răng với bao răng lớn nhưng bình thường. Khi lớn hơn, có thể cần phân biệt với một số tổn thương trong xương hàm bao gồm:
- Nang quang chóp
- Nang xương phình động mạch
- U nguyên bào men
- U sừng do răng ( Bướu sừng do răng)
- Loạn sản sợi
- Nang Stafne
8. Điều trị nang thân răng
Tùy theo vị trí và chiều hướng của răng ngầm có thể bảo tổn hay phải nhổ răng. Đa số các trường hợp nang thân răng có chỉ định mổ lấy toàn bộ nang cùng lúc với bỏ răng ngầm (Phương pháp PARTSCH II). Nếu răng có khả năng mọc đúng vị trí trên cung hàm, chỉ cần rạch màng nang u khâu với niêm mạc nướu (Phương pháp khâu thông túi – PARTSCH I) để tạo điều kiện cho răng mọc ra dần hay cần thiết phối hợp với bác sĩ chỉnh hình để kéo răng đúng vị trí trên cung hàm. Nhiều trường hợp sau khi răng tự mọc ra đúng vị trí, bọc nang còn sót lại trong xương tạo nang tồn tại.
8.1. Phương pháp PARTSCH I
8.1.1. Rạch niêm mạc
Tạo đường rạch hình thước thợ hay đường rạch bán nguyệt ở đáy hành lang. Tách niêm mạc màng xương khỏi xương bằng cây bóc tách.
8.1.2. Mở xương, bộc lộ nang
Phần xương phủ bên ngoài đôi khi còn rất mỏng, có khi màng nang hiện ra ngay khi bóc tách niêm mạc. Nếu cửa sổ xương không đủ rộng, lỗ thông sẽ nhanh chóng lành sẹo, lấp kín và nang sẽ tái phát trở lại.
8.1.3. Mở nang
Dùng kẹp kéo căng màng nang rồi dùng kéo cắt một mảnh màng nang hình bầu dục theo hình cửa số xương vừa mở. Màng nang được ngâm trong dung dịch formol và được gửi giải phẫu bệnh để xác định chẩn đoán, nang được rửa sạch và kiểm tra xem đúng với chẩn đoán ban đầu hay không?
8.1.4. Kết thúc phẫu thuật
Dùng mũi khoan hay cây giữa xương làm nhẵn bờ xương, bơm rửa kỹ lòng nang sau đó phủ vạt niêm mạc màng xương vào ổ nang, dùng mèche đè bên ngoài để giữ vạt niêm mạc sát với nang và miệng nang luôn mở. Có thể tạo một nút nhựa tự cứng đè bên ngoài, nút nhựa này sau đó được mài bớt theo tốc độ tạo xương hay dùng nền hàm tháo lắp để che phủ lỗ hổng.
- Đối với những nang lớn (trên phạm vi 3 răng): sau khi cắt màng nang nên chừa một phần mép màng nang phía trên để sau đó khâu viền lại với mép niêm mạc, phần còn lại của màng nang khâu lộn ra ngoài với vạt niêm mạc.
- Nếu cần phải nhổ răng: kỹ thuật cũng tương tự nhưng bắt đầu bằng việc nhổ các răng dự kiến, thay đổi đường rạch bắt đầu từ đỉnh xương ổ của răng vừa được nhổ, bóc tách vạt niêm mạc màng xương, bấm bỏ xương ổ răng phía ngoài, bộc lộ rõ toàn bộ màng nang. Mở nang và cắt bỏ một phần màng nang, sau đó kéo vạt niêm mạc màng xương xuống che phủ diện xương và ổ nang càng nhiều càng tốt.
8.1.5. Chăm sóc sau mổ
Rút mèche sau 2 tuần; làm một nút nhựa che kín miệng vết thương, dặn bệnh nhân để tránh để đọng thức ăn vào ổ xương thì cần súc miệng kỹ. Tái khám 2 tuần một lần, mài bớt nút nhựa theo tốc độ tạo xương. Bỏ hẳn nút nhựa khi đáy nang đã đầy sát với miệng lỗ hổng.
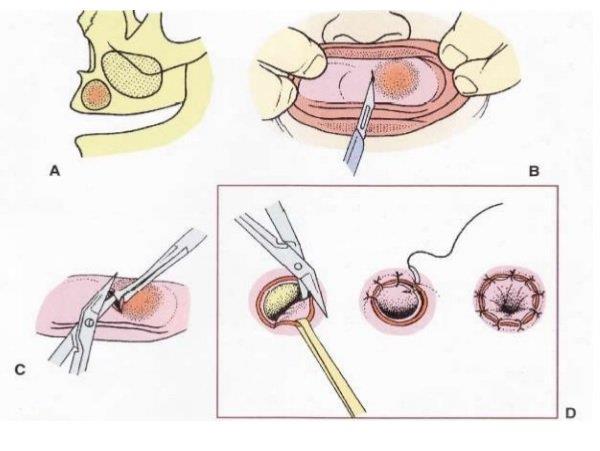
Khâu thông túi
8.2. Phương pháp PARTSCH II
Trong phương pháp này, toàn bộ bọc nang được nạo bỏ cùng lúc với phẫu thuật. Do đó tốc độ tạo xương sau phẫu thuật sẽ nhanh hơn, bệnh nhân dễ chịu hơn; nhưng lại có nguy cơ chấn thương vào các cấu trúc lân cận, do đó khó thực hiện phẫu thuật hơn.
8.2.1. Tạo vạt
Cần phải tạo vạt, mở xương theo đường từ mặt ngoài.
8.2.2. Mở niêm mạc
Đường rạch phải nằm ngoài phạm vi xương dự định mở. Khi bóc tách phải lật toàn bộ vạt niêm mạc màng xương, để lộ rõ bề mặt xương bên dưới, ở những nơi nang phát triển gần sát lớp niêm mạc phải cẩn thận khi bóc tách, dùng những dụng cụ không nhọn tránh làm rách lớp màng nang bên dưới và tách rời hẳn phần màng nang dính vào lớp niêm mạc nếu có.
8.2.3. Mở xương
Dùng mũi khoan hay kềm gặm xương mở rộng xương chung quanh để bộc lộ rõ màng nang, tránh làm tổn thương các răng bên cạnh.
8.2.4. Nạo nang
Dùng kẹp không mấu giữ một đầu nang, bóc tách phần màng nang còn lại bằng cây bóc tách và cây nạo với nhiều cỡ khác nhau, tránh làm rách màng nang. Nạo kỹ tất cả phần vỏ nang còn lại, kiểm tra kỹ các thành xương để đảm bảo không còn mô màng nang còn sót lại, nếu không sẽ gây tái phát.
8.2.5. Bơm rửa sạch vết thương, làm nhẵn thành xương
Lưu ý trong quá trình nạo nang, nếu có nguy cơ xâm phạm các răng kế bên chưa được điều trị tủy, phải có kế hoạch điều trị tủy các răng này sau đó để tránh nguy cơ tạo nhiễm trùng trong hố nang từ tổn thương hoại tử tủy.
8.2.6. Khâu
Đối với các hố xương có kích thước nhỏ, đóng kín vết mổ bằng cách khâu vạt lại. Không nên đóng kín các hố xương lớn sau khi mổ vì cục máu đông lớn không lấp kín được ổ nang, dễ gây nhiễm trùng nên nhét mèche. Thay mèche liên tục trong vài ngày với kích thước giảm dần cho đến khi mô hạt tăng sinh và phủ khắp thành xương.
8.3. Phương pháp kết hợp
Khi áp dụng phương pháp kết hợp, đường rach có thay đổi, do áp dụng khâu lộn túi ở giai đoạn đầu nên nang có một phần biểu mô liên tục với biểu mô của niêm mạc miệng. Đến giai đoạn phẫu thuật triệt để, phần biểu mô này phải được nạo bỏ chung với màng nang còn sót lại bằng cách thực hiện một đường rach hình bầu dục chung quanh cửa sổ nang đã có sẵn.
A ciszta küretezése után meg kell kísérelni a kád elmozdítását, hogy lefedje a csontos ablakot, vagy be kell helyezni egy fasciát, ha a szárny nem fedi teljesen a csontos ablakot, amíg új granulációs szövet nem képződik.
A koronaciszta egy viszonylag gyakori, de kezelhető ciszta, amely teljesen eltávolítható. A legtöbb ciszta csekély kárt okoz, kivéve a fertőzés eseteit. A rendszeres fogorvosi látogatások elősegítik ennek az állapotnak a korai felismerését és a megfelelő kezelést; Kerülje el az olyan veszélyes szövődményeket, mint a törések, fertőzések, rosszindulatú daganatok stb.
A fogászati ciszták, más néven fogászati polipok gyakori fogászati és ínygyógyászati probléma. Ez a fogak és az íny egészségével kapcsolatos egyik gyakori probléma, és számos fogászati probléma és kellemetlenség fő oka. Ez egy olyan állapot, amelyet sokan tapasztalnak, különösen akkor, ha nem veszik észre és nem kezelik azonnal.