Sügeliste ravi: lihtne või raske?
Sügelised on haigus, millest kõik on kindlasti kuulnud. Millised on siis õiged viisid sügeliste raviks?
Dermatiit on haruldane autoimmuunne sidekoehaigus. Haigus on levinud kahes rühmas: lapsed ja eakad. Haigus põhjustab mitmesuguseid nahailme, lihasnõrkust ja võib mõjutada mitmeid organeid. Dermatomüosiit võib taanduda iseenesest, kuid võib põhjustada ka püsivat lihasnõrkust, puude ja surma. Õpime koos SignsSymptomsListiga , et haigust paremini mõista ja kuidas seda tõhusalt ravida!
sisu
1. Mis on dermatomüosiit?
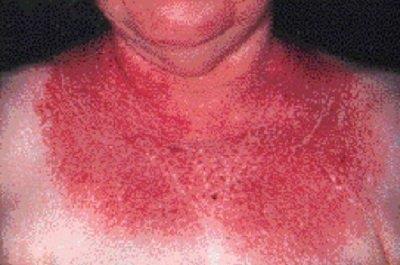
V-märk dermatomüosiidiga patsientidel
Dermatomüosiit on lihase idiopaatiline põletikuline haigus, millel on iseloomulikud naha sümptomid. Lisaks võib haigus erineval määral mõjutada ka liigeseid, söögitoru, kopse ja südant. Iseloomulike nahanähtude või lihashaiguse puudumisel on diagnoosimine keeruline.
Kõige sagedamini esineb haigus kahel rühmal lastel ja eakatel.Dermatomüosiit võib põhjustada ka kaltsiumi ladestumise düstroofiat, mida kõige sagedamini täheldatakse lastel ja puberteedieas.
Dermatomüosiiti esineb keskmiselt 9,63 juhul 1 miljoni elaniku kohta. Haigus võib tekkida igas vanuses. Kaks levinumat vanust on täiskasvanutel 50 aastat ja lastel 5–10 aastat. Naisi on kaks korda rohkem kui mehi.
Praegu puudub täielikult taanduva dermatomüosiidi ravi. Siiski võib ravi aidata sümptomite paranemise (remissiooni) perioodi, mis võib tekkida. Ravi võib eemaldada nahalööbeid ja aidata teil taastada lihasjõudu ja -funktsiooni.
2. Dermatomüosiidi põhjused
Dermatiit on endogeenne autoimmuunhaigus. Kui see juhtub, ründab teie immuunsüsteem ekslikult kehakudesid. Lihaskoe väikesed veresooned on eriti kahjustatud dermatomüosiidi korral. Põletikulised rakud ümbritsevad veresooni ja viivad lõpuks lihaskiudude hävimiseni. Arvatakse, et haigust põhjustavad vastuvõtlikes kandjates mitmesugused keskkonnategurid.
3. Dermatomüosiidi sümptomid
Dermatomüosiit on idiopaatiline põletikuline müosiit, mis on kliiniliselt heterogeenne ja mida võib olla raske diagnoosida. Naha ilmingud on mõnikord erinevad. Ja need võivad, kuid ei pruugi aja jooksul esineda koos müosiidi ja süsteemsete mõjudega.
3.1. Nahk
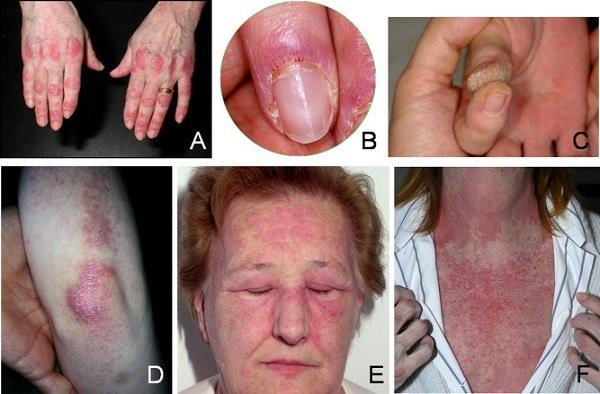
Dermatiit
Dermatomüosiidiga patsiendi kliinikusse tuleku põhjuseks on tavaliselt nahk. Sageli on umbes 40% juhtudest haiguse esmaseks sümptomiks ka nahailmingud. Nahasümptomid, mida võite kogeda, on järgmised:
3.2. Lihas
Lihashaigused võivad ilmneda samaaegselt või enne või pärast nahailminguid nädalate kuni aastate jooksul. Lihasnähud hõlmavad järgmist:
3.3. Keha
Süsteemsed märgid võivad hõlmata:
4. Kuidas diagnoosida dermatomüosiiti
Dermatomüosiidi diagnoosimiseks peab teie arst kombineerima ülaltoodud sümptomite uurimist ning viima läbi teste ja protseduure.
4.1. Uurimine

Salli märk
Uurimine võib paljastada naha patoloogilisi ilminguid, sealhulgas:
Haruldaste nahailmingute hulka kuuluvad bulloosne impetiigo ja erüteem, mida esineb sagedamini pahaloomuliste kasvajatega patsientidel.
Lisaks võivad patsiendil esineda lihashaiguse sümptomid, sealhulgas:
4.2. Diagnoosi toetavad testid ja protseduurid
Vereanalüüsid
Pildistamise test
Pildistamine võimalike pahaloomuliste kasvajate tuvastamiseks, sealhulgas rindkere, kõhu ja vaagna CT-skaneeringud, samuti naistele mõeldud transkardiaalsed ultraheliuuringud ja mammogrammid.
Testid elundisüsteemide hindamiseks
Näpunäiteid
Dermatomüosiidi hindamisel võivad olla abiks järgmised protseduurid:
5. Kuidas ravida dermatomüosiiti
Dermatomüosiiti ei saa ravida, kuid ravi võib parandada nahaprobleeme, samuti teie jõudu ja lihaste funktsiooni. Mida varem ravi alustatakse, seda tõhusam see on.
5.1. Kasutage ravimit
Dermatomüosiidi raviks kasutatavad ravimid on järgmised:
5.2. Terapeutilised meetodid

Dermatiit
Sõltuvalt teie sümptomite tõsidusest võib arst soovitada:
5.3. Kirurgia ja muud protseduurid
• Intravenoosne immuunglobuliin (IVIg) : IVIg on puhastatud veretoode, mis sisaldab tuhandete veredoonorite terveid antikehi. Need antikehad võivad takistada kahjustavate antikehade rünnata lihaseid ja nahka dermatomüosiidi korral. Intravenoosse infusioonina manustatuna on IVIg-ravi kulukas ja mõju jätkumiseks võib osutuda vajalikuks seda sageli korrata.
• Kirurgia : operatsioon võib olla üks võimalus kaltsiumi ladestumisest põhjustatud valu kõrvaldamiseks ja korduvate nahainfektsioonide vältimiseks.
5.4. Dieet, trenn

Peate olema tähelepanelik, et vältida päikest ja kasutada päikesekaitsevahendeid.
5.5. Mõned juhised, mida meeles pidada
6. Dermatomüosiidi tüsistused
Dermatomüosiidi võimalikud tüsistused on järgmised:
7. Dermatomüosiidiga seotud patoloogia
Dermatiit võib põhjustada muid haigusi või suurendada nende tekkeriski, sealhulgas:
8. Dermatomüosiidi suund
20% juhtudest võib dermatiit ise taanduda. Umbes 5% patsientidest areneb kiiresti püsiva lihasnõrkuse, puude või surmani. Raskekujuline dermatomüosiit lastel võib põhjustada lihaste spastilisust. Kaltsiumisõlmede ladestumine on dermatomüosiidi tüsistus, mis on täiskasvanutel aeg-ajalt, kuid lastel levinud ning võib põhjustada spastilisust ja püsivat puude.
Rasked prognostilised tegurid hõlmavad järgmist:
Surm dermatomüosiidi korral on tavaliselt tingitud lihasnõrkusest või hingamisteede-vereringe tüsistustest. Patsiendid võivad surra ka pahaloomuliste kasvajate tõttu.
Vähk ja dermatomüosiit on omavahel seotud. Ligikaudu 25% dermatomüosiidiga patsientidest on või tekib 3-5 aasta pärast vähk (munasarja-, rinna-, eesnäärme-, kopsu-, kõhunäärmevähk jne).
Mida varem ravi alustatakse, seda tõhusam see on. Seetõttu peaksite pöörduma arsti poole, kui teil esineb seletamatuid nahalööbeid koos järkjärgulise lihasnõrkusega.
Dermatomüosiit on keerulise haigusmehhanismiga autoimmuunhaigus. Väga mitmekesised on ka haiguse sümptomid nahal ja lihastes. Lisaks võib haigus mõjutada paljusid organsüsteeme ja sellel võib olla palju tõsiseid tüsistusi. Sellepärast on nii oluline alustada ravi võimalikult kiiresti.
Dr Huynh Thi Nhu My
Sügelised on haigus, millest kõik on kindlasti kuulnud. Millised on siis õiged viisid sügeliste raviks?
Doktor Tran Thanh Longi artikkel nina vistrike seisundi kohta. Õpime koos SignsSymptomsListiga, et teada saada, kuidas seda õigesti ja tõhusalt käsitleda!
Doktor Vo Thi Ngoc Hieni artikkel meduuside hammustuste õigeaegse ja õige käsitlemise kohta, eriti laste või vanurite puhul, et piirata tõsiste tüsistuste tekkimist.
Doktor Vo Thi Ngoc Hieni artikkel tinea versicolori kohta sisaldab teavet, sealhulgas tinea versicolori põhjuseid, ilminguid ja sümptomeid.
Kas teadsite lamedate samblike haigusest? Lisateavet selle haiguse kohta saate SignsSymptomsListist doktor Dao Thi Thu Huongi artikli kaudu!
Kaltsifülaksia sündroom on harvaesinev sündroom, mille suremus on kõrge. Õpime koos tundma seda haigust ja kuidas seda ennetada!
Millised on laste sügeliste tunnused? Millele peavad vanemad tähelepanu pöörama? Uurime koos dr Nguyen Thi Thaoga.
Doktor Vo Thi Ngoc Hieni artikkel rõngasussist, erinevate seente põhjustatud nahainfektsioonist, on healoomuline, kuid teistele nakkav.
Artikli kirjutas doktor Nguyen Thi Thao Ramsay Hunti sündroomist – mis mõjutab ühte teie kõrva toitavat näonärvi.
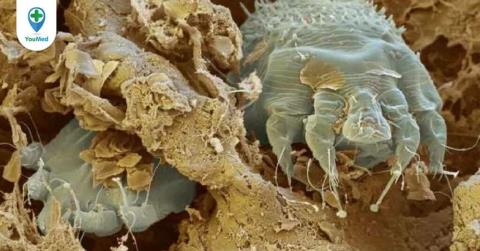
Demodex on naha parasiit, mis võib põhjustada dermatiiti. Mis on siis haiguse põhjus? Millised on haiguse sümptomid?